La sindrome di Brugada è una malattia genetica caratterizzata da problemi all’attività del muscolo cardiaco in assenza di altre problematiche strutturali del cuore.
I fratelli cardiologi Brugada descrissero la malattia cardiaca ereditaria nel 1992 con malfunzionamento di parte della membrana che riveste il cuore, alterazioni ECG e propensione alle aritmie ventricolari maligne.
Sostanzialmente si tratta di una patologia che modifica il ritmo cardiaco, causando sincope, aritmie ventricolari, palpitazioni e anche arresto cardiaco.
Nella maggior parte dei casi è possibile diagnosticare la sindrome di Brugada tramite ECG, sebbene i risultati possano variare o essere variati da particolari farmaci o situazioni cliniche.
Più in particolare in caso di sindrome di Brugada tra i farmaci da evitare per scongiurare crisi aritmiche ci sono gli antidepressivi e certi antiaritmici.
E allora con la sindrome di Brugada cosa fare? Le persone affette da questa malattia ereditaria devono fare attenzione allo stile di vita, seguire le terapie farmacologiche e monitorare la situazione in modo regolare.
Aritmie cardiache
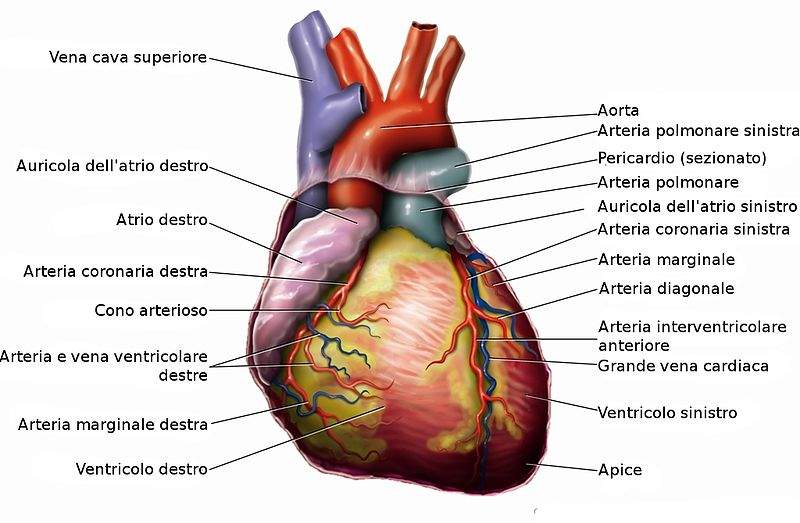
Alla base della sindrome di Brugada c’è l’alterazione del lavoro del seno atriale che provoca alterazioni del “ritmo cardiaco” o “ritmo sinusale”.
Il nodo seno-atriale produce un impulso elettrico che dall’atrio destro si propaga fino ai ventricoli allo scopo di contrarre il muscolo cardiaco.
Il normale “ritmo sinusale” può essere alterato da variazioni di frequenza e regolarità del battito cardiaco (tachicardia o brachicardia), variazioni dell’attività del nodo seno-atriale e disturbi di direzione e diffusione dell’impulso.
In questi casi quindi la frequenza cardiaca non viaggia più nei valori compresi tra 60 e 100 battiti al minuto in una situazione di riposo.
Sindrome di Brugada: Cause

La sindrome di Brugada può essere ereditata da un’alterazione di una sequenza di un gene ereditata da uno dei genitori o può essere sviluppata tra i 30 e i 40 anni senza motivazioni comprensibili.
Tra i geni responsabili della mutazione genetica spicca il gene SCN5A collocato sul cromosoma 3 che produce proteine simili a canali deputati anche alla trasmissione degli impulsi cardiaci.
La malattia può essere dovuta anche all’alterazione di altri geni come il GPD1L, il CACNA1, il CACNB2, il SCN1B e il SCN10A.
La sindrome di Brugada trova fattori scatenanti in varie condizioni come l’uso di droghe, l’ipertensione, l’angina pectoris, gli squilibri elettrolitici nel sangue, le terapie farmacologiche (antidepressivi triciclici, beta-bloccanti, bloccanti dei canali del sodio e altri) e la febbre.
Ricordiamo che la sindrome di Brugada ha un incidenza maggiore tra gli uomini tra i 30 e i 40 anni di origine asiatica mentre risulta più rara nei bambini.
In linea di massima il cuore presenta una struttura sana, ma risulta incapace di trasmettere adeguatamente gli impulsi fondamentali alla contrazione cardiaca.
Sindrome di Brugada: Sintomi

I sintomi correlati alla sindrome possono essere diversi e soggetti a variazioni nella stessa giornata e nel tempo.
- Sincope – Gli svenimenti derivano dalla contrazione veloce e inefficace dei ventricoli che torna normale poco dopo.
- Palpitazioni – Gli episodi di palpitazione cardiaca sono soggettivi, ma spesso si associano a una sensazione di malessere.
- Enuresi notturna – “Fare la pipì a letto” può diventare il segnale sottovalutato di una sincope aritmica avvenuta durante le ore notturne.
- Respiro agonico notturno – Il soggetto boccheggia durante il sonno, manifestando una ridotta frequenza dei respiri.
Manifestandosi a riposo, quindi, è facile intuire come la sindrome di Brugada non dipenda dallo stress psicofisico.
Complicazioni
La complicazione più importante è la morte cardiaca improvvisa, vale a dire la contrazione veloce e irregolare dei ventricoli che porta alla morte.
L’arresto cardiaco improvviso avviene frequentemente nel sonno e purtroppo spesso non viene annunciata da sintomi.
Sindrome di Brugada: Diagnosi
La diagnosi della sindrome di Brugada parte delle testimonianze del paziente che ha vissuto alcune situazioni preoccupanti come svenimenti o palpitazioni.
Lo specialista si avvale di una serie di altri test clinici per diagnosticare la malattia ed evitare le sue conseguenze più tragiche.
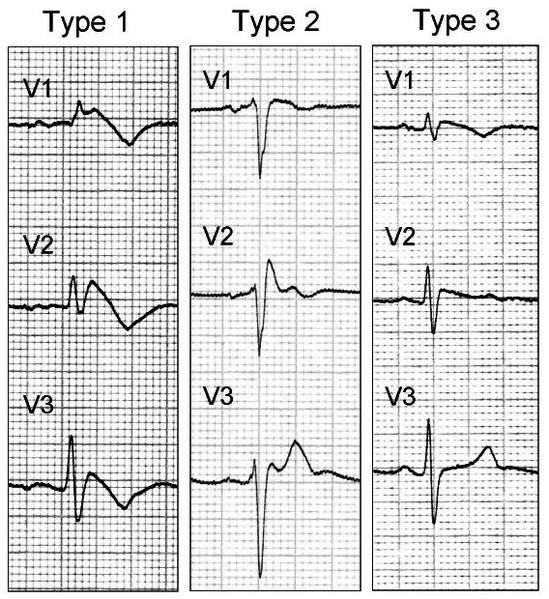
- ECG a 12 derivazioni – L’elettrocardiogramma a 12 derivazioni mostra lo schema di alterazione della malattia: sindrome Brugada di tipo 1, tipo 2 e tipo 3.
- Elettrocardiogramma secondo Holter – Il test permette di valutare le differenze dinamiche del tracciato e scoprire eventuali aritmie.
- Test farmacologici – Questi esami sfruttano un farmaco antiaritmico allo scopo di evidenziare le alterazioni della malattia.
- Test genetici – I test genetici vengono effettuati su tutti quei pazienti con una storia familiare minata dalla sindrome.
- Studio elettrofisiologico endocavitario – L’uso di piccole sonde permette di studiare il cuore per carpire la condizione aritmica ventricolare in soggetti con una storia familiare di morte cardiaca.
- Ecocardiogramma – Questo esame risulta utile per escludere eventuali aritmie dovute a danni strutturali del cuore.
Sindrome di Brugada: Cura e trattamento
La sindrome di Brugada non ha una cura medica efficace e sicura, anche se alcuni pazienti sono stati sottoposti a una terapia farmacologica a base di chinidina.
I pazienti affetti da sindrome di Brugada con sintomi importanti e reduci da arresto cardiaco trovano una soluzione in un defibrillatore (ICD) impiantato nella parte sinistra del torace.
Il dispositivo controlla il battito cardiaco e genera un impulso elettrico che arriva al cuore in caso di aritmie ventricolari pericolose. In questo modo la sindrome di Brugada vanta buone aspettative di vita.
In Italia esistono molti centri di eccellenza per la sindrome di Brugada, tra cui l’Istituto Auxologico Italiano, la Clinica Mediterranea a Napoli, il Policlinico Gemelli di Roma, il Policlinico San Donato e l’Ospedale Mauriziano di Torino.
