L’occhio è un organo complesso che viene stimolato regolarmente, subisce gli effetti del tempo e ammalarsi. Tra le malattie oculistiche che possono colpirlo c’è la maculopatia. Scopriamola meglio!

Gli occhi sono lo specchio dell’anima, ma in realtà vengono stimolati ogni qual volta si osserva il mondo, si piange, reagiscono ad allergeni o semplicemente si sfregano.
Purtroppo, come tutti gli altri organi, possono essere interessati da problematiche e malattie varie, tra le quali c’è anche la maculopatia.
Negli ultimi anni si sta prendendo consapevolezza di questa malattia oculistica che, sebbene non possa essere curata, può essere controllata.
Che cos’è la maculopatia?
La maculopatia è una malattia degenerativa che coinvolge la macula, cioè la parte centrale della retina dell’occhio.
In pratica pian piano si perde la visione centrale di uno o entrambi gli occhi e si vive un’alterazione della capacità visiva della persona. Cioè non si riesce a focalizzare lo sguardo su ciò che c’è davanti.
Per fortuna la maculopatia non comporta una cecità totale in quanto l’occhio colpito conserva la visione laterale.
Focus sulla macula
Che cosa è la macula? È la parte centrale della retina, cioè quella parte fotosensibile destinata alla visione chiara e dettagliata che si trova dietro il bulbo oculare.
Questa porzione della retina è responsabile della visione distinta che permette la distinzione dei dettagli e della visione centrale che consente di captare i fasci luminosi, focalizzare lo sguardo su oggetti posti davanti e trasformare i segnali in impulsi responsabili della percezione dei colori.
In pratica la macula consente di leggere una pagina, riconoscere un volto, captare i dettagli e percepire i colori.
Maculopatia: Cause

La maculopatia degenerativa è una malattia molto più comune di quanto si possa pensare, specialmente perché la degenerazione della macula non crea dolore e passa inosservata.
Le cause della maculopatia possono essere diverse, dalla predisposizione familiare alle malattie che possono insorgere. In base al fattore scatenante, poi, si possono distinguere vari tipi di maculopatia.
- Ereditarietà – Il patrimonio genetico di una persona può contenere una predisposizione familiare a questa e altre malattie. In questo caso si parla di distrofia maculare.
- Genetica – Ha sempre un carattere ereditario, ma la maculopatia congenita è già presente già dalla nascita.
- Senilità – L’invecchiamento fisiologico impatta negativamente sul corpo e quindi anche sull’occhio, portando a una degenerazione della macula.
- Miopia – Una persona che soffre di una miopia elevata (superiore a 6 diottrie) incorre facilmente in questa malattia oculistica in quanto la retina non si adatta all’allungamento assiale del bulbo e si stira. Si incorre nella maculopatia miopica.
- Infezioni – Alcune infezioni come la retinocoroidite da Toxoplasma gondii possono danneggiare la macula.
- Infiammazioni – La macula può essere deteriorata dalla presenza di alcune infiammazioni, come per esempio l’uveite posteriore e la corioretinite.
- Diabete – Il diabete è una malattie sistemica che può coinvolgere anche la macula, portando alla cosiddetta maculopatia diabetica.
- Pucker maculare – Il pucker maculare è una membrana traslucida che si forma sulla superficie interna della retina e sopra la macula. La sua capacità di contrarsi comporta un increspamento della porzione di tessuto.
- Foro maculare – Si tratta di una rottura dello spessore del tessuto della retina a livello dell’area foveale dovuta a traumi, miopia degenerativa e altre condizioni patologiche.
- Traumi e disfunzioni – I traumi e le disfunzioni di tipo vascolare come il distacco della retina o le occlusioni vascolari retiniche possono coinvolgere la macula.
- Post-operatorio – Gli interventi alla cataratta o altri tipi di operazioni all’occhio includono la maculapia come complicanza post-operatoria.
Maculopatia secca e maculopatia umida
La maculopatia senile è la forma più comune, ma può progredire in due forme diverse: la maculopatia secca e la maculopatia umida. Di cosa si tratta?
La prima interessa la maggior parte delle persone affette da maculopatia e insorge in modo lento e progressivo. A determinarla è il rallentamento del meccanismo di trasporto di nutrienti ed eliminazione degli scarti e la conseguente formazione di depositi proteici e glicemici di colore giallo (drusen). Questo comporta una compromissione della macula.
La maculopatia essudativa o umida è meno frequente e si pensa derivi da un’alterazione del normale apporto nutritivo alla retina. Questo meccanismo stimola i cosiddetti fattori di crescita, cioè delle sostanze che inviano l’input per la formazione di vasi irregolari, i quali perdono siero o sangue stimolando la cicatrizzazione.
Maculopatia: Sintomi

La maculopatia è una malattia che non dà dolore e quindi spesso passa inosservata. Tuttavia non è completamente asintomatica.
Tra i sintomi iniziali più comuni ci sono la distorsione delle immagini e l’impossibilità di focalizzare la visione centrale.
Come vede chi ha la maculopatia? Percepisce le immagini rimpicciolite o deformate e non vede la parte centrale del campo visivo (per esempio vede solo le orecchie di un viso).
In alcuni casi la maculopatia comporta l’alterazione della percezione dei colori e il calo della sensibilità al contrasto.
Diagnosi
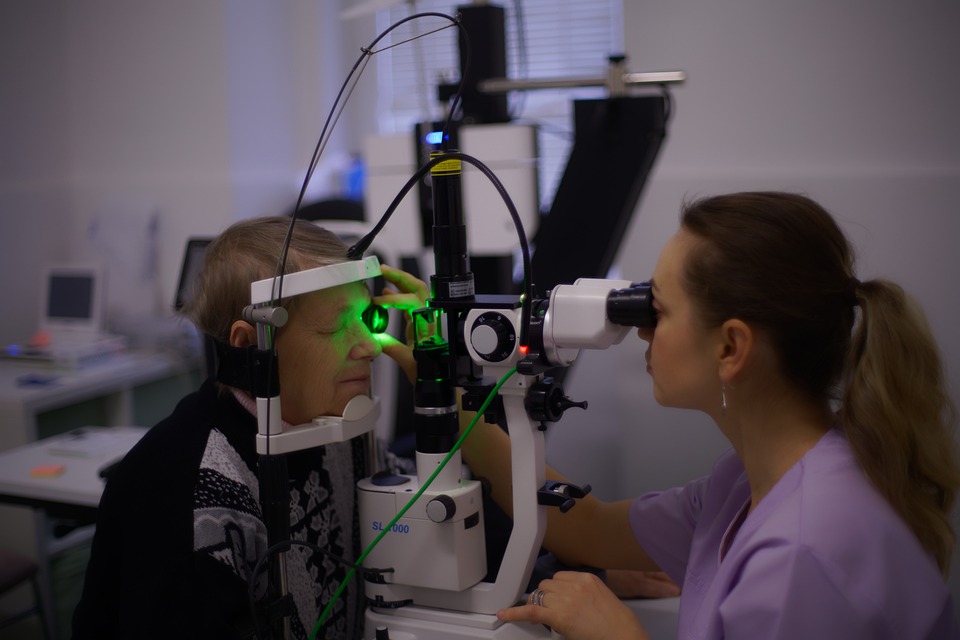
Chi sospetta di soffrire di questa malattia può sottoporsi ad alcuni test per maculopatia, come per esempio il test di Amsler. Si tratta di un reticolato che, se visto in modo ondulato e distorto, permette di individuare la presenza di una distorsione della visione.
In ogni caso la diagnosi della maculopatia richiede una visita specialistica durante la quale viene misurata la capacità visiva e viene valutato il fondo oculare.
Lo specialista può ricorrere a una serie di analisi strumentali come l’OCT, la fluoroangiografia e l’angiografia oculistica.
Maculopatia: Cura

Come si può curare la maculopatia? L’approccio dipende dal tipo di maculopatia e quindi dalla causa scatenante che ha danneggiato la macula (anche per alcuni tipi non esistono ancora interventi risolutivi).
A grandi linee lo specialista sceglie l’approccio in base alla tipologia e alla condizione clinica del paziente.
- Farmaci – L’iniezione di alcuni medicinali rallenta la perdita progressiva della vista dovuta dalla formazione di altri vasi sanguigni anomali. Serve più che altro a stabilizzare la situazione.
- Fotocoagulazione – Il laser ad alta potenza colpisce l’area coinvolta e crea una bruciatura destinata a distrugge i vasi sanguigni cresciuti in modo controllato sotto la macula. Purtroppo, il processo di cicatrizzazione potrebbe compromettere il campo visivo e il trattamento non è definitivo.
- Terapia fotodinamica – In questo caso il laser a bassa potenza chiude i vasi al centro della macula, ma potrebbe danneggiare la visione centrale. Tuttavia non ferma la progressione della malattia.
Per migliorare la qualità di vita dei pazienti, poi, lo specialista può consigliare degli occhiali per la maculopatia che deviano i raggi luminosi e ingrandiscono le immagini o degli occhiali con filtri colorati che la sensibilità al contrasto.
In alcuni casi lo specialista può gestire la maculopatia con l’intervento di impianto di lenti intraoculari nell’occhio dopo o durante l’intervento per la cataratta.
Prevenzione
Dalla maculopatia non si guarisce. I trattamenti sono destinati a tenere sotto controllo la malattia, ma non riescono a risolvere la situazione. Da qui l’importanza della prevenzione.
In tal senso è importante tenere sotto controllo la glicemia, i livelli di colesterolo e la pressione sanguigna in quanto potrebbero danneggiare la macula.
Anche l’alimentazione deve essere studiata nell’ottica delle prevenzione, includendo alimenti ricchi di vitamine e minerali. In questa direzione vengono consigliati integratori per maculopatia.
